电话举报:0591-38265150
邮件举报:cosunterjb@163.com
信件举报:福建省福州高新区乌龙江中大道7号创新园二期16号楼,邮政编码:350003,收件人:监察负责人
HBV感染仍然是全球一个发病率和病死率均较高的重要公共卫生问题。欧洲肝脏研究协会(EASL)新近发布了《2017 EASL临床实践指南:乙型肝炎病毒感染的管理》(简记为2017 CPG-HBV),参考“推荐意见分级的评估、制定和评价(GRADE)”系统对证据的质量和推荐意见的强度进行评估,更新了关于HBV感染优化管理的推荐意见共78条。2017 CPG-HBV并未全面阐述包括疫苗接种在内的有关HBV感染预防的问题,这些信息可参考2012 CPG-HBV。虽然关于慢性HBV感染发病机制和治疗的认识不断进展,但仍存在尚不清楚的方面,因此临床医师、病人和公共卫生管理部门必须继续根据新出现的证据做出管理选择。
1.治疗目标
慢性HBV感染治疗的主要目标是通过防止疾病进展和其后HCC的发生,从而改善生存率和生活质量。抗病毒治疗的其他目标包括:阻断母婴传播,防治乙型肝炎再激活,以及防治HBV相关的肝外表现。
达成上述目标的可能性有赖在自然感染的过程中把握治疗时机,以及开始治疗时疾病所处的阶段和病人的年龄。对于已发生进展性肝纤维化和肝硬化的病人,肝纤维化和肝硬化的消退也可作为进一步的治疗目标,尽管其对临床结局的影响尚未充分阐明。
对于HBV诱导的HCC,核苷(酸)类似物(NAs)治疗的要目标是抑制HBV复制,促使HBV诱导的肝病保持稳定,防止疾病进展;其次是减少具有潜在治愈可能的HCC的复发风险。急性乙型肝炎的治疗目标主要是防止发展为急性或亚急性肝衰竭,同时减少感染慢性化的风险。
2.治疗终点
1. 诱导HBV DNA水平的长期抑制,是目前所有治疗策略的主要治疗终点(1/Ⅰ)。
2. 对于HBeAg阳性慢性乙型肝炎(CHB)病人,诱导HBeAg清除,伴或不伴抗-HBe血清学转换,是有价值的治疗终点,因为这通常表示获得了对慢性HBV感染的部分免疫控制(1/Ⅱ-1)。
3. 生化学应答(定义为血清ALT水平恢复正常)应考虑为附加的治疗终点,大多数HBV复制被长期抑制的病人均可达到该终点(1/Ⅱ-1)。
4. HBsAg清除,伴或不伴抗-HBs血清学转换,是理想的治疗终点,因为这表示对HBV复制和病毒蛋白表达的深度抑制(1/Ⅱ-1)。
血清HBV DNA水平是与慢性HBV感染肝病进展和长期结局相关的强单一预测性指标。在绝大多数病人,抗病毒治疗可有效抑制病毒复制,减轻慢性HBV感染诱导的肝脏坏死性炎症和纤维化,从而降低HCC发生风险。因此,血清HBV DNA水平是否得到充分抑制是评估当前各种治疗策略治疗终点的基础性指标。
抗病毒治疗诱导的HBeAg清除和HBeAg/抗-HBe血清学转换提示病人对慢性HBV感染获得了部分免疫控制,转为低复制状态。这种状态是否持久只有在治疗终止后才能得到证明。但即使经过了NA巩固治疗,在治疗停止后仍可能发生HBeAg血清学转换和HBeAg阴性CHB。因此,HBeAg清除和HBeAg/抗-HBe血清学转换并非可靠的治疗终点;在出现HBeAg应答后,仍应继续坚持治疗,直至获得HBsAg清除。
HBV DNA降至检测不出通常会导致ALT复常。但在病毒复制得到完全抑制的一部分病人,仍可能有持续性ALT升高,这可降低肝纤维化的消退机会,成为肝组织学病变进展的一个原因。这种现象可能的解释是同时存在酒精性或非酒精性脂肪性肝病等其他病因引起的肝损伤。相反,瞬时性ALT升高可能提示某种水平的免疫重建,与良好的临床结局相关。
HBsAg清除被认为是好的治疗终点,称为“功能性治愈”。但在当前的治疗策略下,仅有极少数病人能达到这一终点。自发性HBsAg血清学转换伴肝脏炎症再活动的情况较少见,可见于免疫功能显著受损的病人。HBsAg清除的主要优势在于提示可安全终止抗病毒治疗。但持续存在的cccDNA和整合HBV DNA导致慢性HBV感染难以完全根除,因此尚不清楚在单纯抑制HBV DNA复制并对慢性HBV感染的长期并发症有所预防后,HBsAg的清除能否进一步增加这种预防效果。即使发生HBsAg自发性转换,仍可能发生HCC(年发生率约为0.55%);但如果是在年龄较轻和/或缺乏明显肝纤维化的时候发生HBsAg清除,则这种风险相对较低。
3.治疗适应证
1. HBeAg阳性或阴性CHB定义为HBV DNA>2000 IU/ml,ALT>正常值上限(ULN)和/或肝脏至少存在中度坏死性炎症或纤维化。所有这类病人均应接受治疗(1/Ⅰ)。
2. 代偿期或失代偿期肝硬化病人,只要检测出任何水平的HBV DNA,不论ALT水平如何,均需给予治疗(1/Ⅰ)。
3. HBV DNA>20 000 IU/ml且ALT>2×ULN的病人,不论纤维化程度如何,均应开始治疗(1/Ⅱ-2)。
4. HBeAg阳性慢性HBV感染定义为ALT水平持续正常,HBV DNA高水平。这类病人如果年龄超过30岁,则不论肝组织学损害严重度如何,可以给予治疗(2/Ⅲ)。
5. HBeAg阳性或阴性慢性HBV感染,有肝细胞癌(HCC)或肝硬化家族史,且有肝外表现的病人,即使不满足典型的治疗适应证,可以给予治疗(2/Ⅲ)。
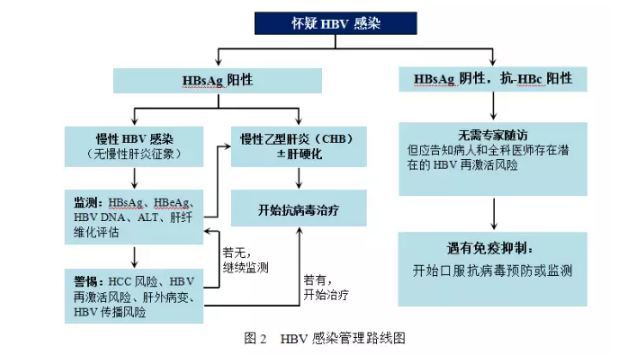
HBeAg阳性和HBeAg阴性CHB病人的治疗适应证总体上是相似的(图2),主要联合考虑三大因素:血清HBV DNA水平、ALT水平和肝病严重程度。
无肝硬化的病人,当血清HBV DNA水平超过2 000 IU/ml、血清ALT超过传统ULN(约40 IU/ml)及肝活检显示至少存在中度坏死性炎症和/或中等度肝纤维化,应考虑治疗。血清HBV DNA>20 000 IU/ml且ALT>2×ULN的病人,无需肝活检即可开始抗病毒治疗。肝活检可提供更多的有用信息,但通常不能改变治疗决定。对于未行肝活检的病人,应用非侵入性肝纤维化评估方法(尤其是来自前瞻性监测研究的方法)有助于证实或排除肝硬化。
对于血清HBV DNA>2 000 IU/ml且存在至少中度肝纤维化的病人,即使ALT水平正常,也可开始治疗。对于不能或不愿进行肝活检的病人,可应用非侵入性肝纤维指标帮助进行治疗决策。
2015年EASL和拉丁美洲肝病学会(ALEH)联合制定的《无创检查评估肝脏疾病严重程度及预后临床指南》指出,对于慢性HBV感染者,若ALT正常但采用可靠的TEG方法显示肝脏硬度>9 kPa,或ALT升高但低于5×ULN且肝脏硬度>12 kPa,可以认为存在严重的肝纤维化或肝硬化。
治疗适应证还需考虑年龄、健康状况、HBV传播的风险、HCC或肝硬化家族史以及肝外表现等。
4.对未治疗病人的监测
1. 对于年龄小于30岁且不满足上述任何治疗适应证的HBeAg阳性慢性HBV感染者,应至少每3-6个月随访一次(1/Ⅱ-2)。
2. 对于血清HBV DNA<2000 IU/ml且不满足上述任何治疗适应证的HBeAg阴性慢性HBV感染者,应当每6-12个月随访一次(1/Ⅱ-2)。
3. 对于血清HBV DNA≥2000 IU/ml且不满足上述任何治疗适应证的HBeAg阴性慢性HBV感染者,第一年应当每3个月随访一次,此后每6个月随访一次(1/Ⅲ)。
不需要抗病毒治疗的病人应定期检测血清ALT和HBV DNA水平,并进行无创性肝纤维化程度评估(图2)。对未治疗的HBeAg阳性慢性HBV感染者,至少每3个月评估ALT水平,每6-12个月评估HBV DNA水平,每12个月评估肝纤维化程度。
HBeAg阴性慢性HBV感染者若HBV DNA<2 000 IU/ml,应当每6-12个月检测ALT,并定期检测HBV DNA和评估肝纤维化(或许每2-3年一次)。HBsAg定量有助于帮助决定这些病人的随访频率。若HBsAg<1 000 IU/ml,可每12个月监测ALT,每3年评估HBV DNA和肝脏纤维化。若HBsAg≥1 000 IU/ml,可每6个月监测ALT,每2年评估HBV DNA和肝脏纤维化。
HBeAg阴性慢性HBV感染者若HBV DNA≥2 000 IU/ml,应当在第1年至少每3个月、以后每6个月检测ALT;同时每年检测HBV DNA和无创性评估肝纤维化程度,至少持续3年。若在随访的头3年内不满足治疗适应证,则以后可与处于本期的其他所有病人一样进行随访。
5.治疗策略
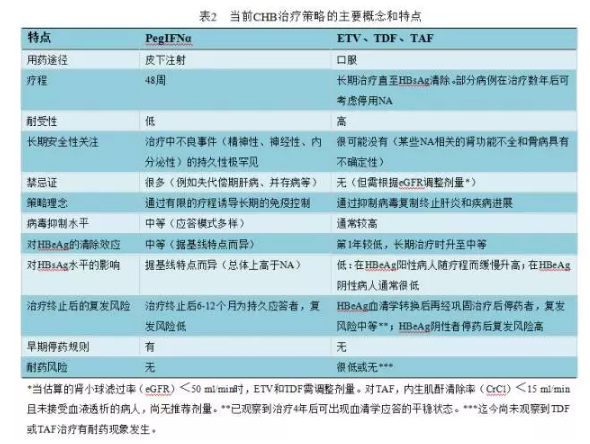
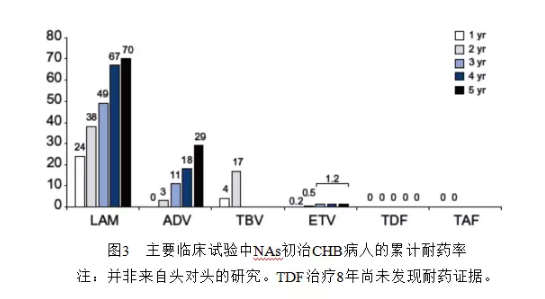
对CHB病人可采用NAs或IFNα(当前主要是PegIFNα)治疗(表2)。欧洲批准的NAs包括LAM、ADV、ETV、TBV、TDF和TAF,这些药物又可分为低耐药屏障(LAM、ADV、TBV)和高耐药屏障(ETV、TDF、TAF)两类(图3)。
ETV、TDF和TAF的主要优势是具有可预测的高效长期抗病毒效果,在绝大多数依从性良好的病人HBV DNA可降至检测不出。这些药物可安全用于任何感染HBV的病人,在失代偿期肝病、肝移植、肝外病变、急性乙型肝炎或严重慢性HBV感染加剧等亚组病人则属于的抗病毒选择。NAs也是预防免疫抑制病人HBV再激活的选择。此外,对于达不到典型治疗标准的高病毒血症但需要预防HBV传播时,NAs也是可被选用的手段。
PegIFNα有可能在有限疗程内诱导对HBV的长期免疫控制。主要缺点是个体应答差异较大,安全性堪忧,使得许多病人不能或不愿接受PegIFNα治疗(表2)。为此,需要综合考虑疾病活动度、疾病阶段、HBV基因型、HBV DNA水平、HBsAg水平以及HBeAg状态等选择病例和预测个体应答。早期治疗中的预测因子也有助于优化个体治疗策略,预测很难获得长期治疗应答的个体可及早停药。
联用NA和PegIFNα的理论优势在于兼得NA的强效抗病毒作用和IFNα的免疫调节作用,但在临床实践中这种优势尚缺乏证据,并且也存在如何选择病例、把握治疗时机和确定疗程等问题。
6治疗应答的定义
A. 病毒学应答
根据治疗方案和评估时间点的不同,病毒学应答的定义也有所不同。
(1)NA治疗
•病毒学应答(VR):应用检测下限在10 IU/ml的敏感PCR法检测不到HBV DNA。
•原发性无应答(PNR):NA治疗3个月后血清HBV DNA下降幅度低于1×log10 IU/ml。
•部分病毒学应答(PVR):依从性良好的病人应用NA治疗至少12个月后,HBV DNA下降幅度超过1×log10 IU/ml,但仍能检测到HBV DNA。
•病毒学突破(VBT):在NA治疗期间,确证HBV DNA水平较低值升高超过1×log10 IU/ml。可能出现在生化学突破(ALT升高)之前。
•HBV对NAs耐药的特征:出现氨基酸替代性选择性HBV变异株,导致对所用NAs敏感性下降。
•持久的治疗后病毒学应答:停止NA治疗的病人,在治疗结束后至少12个月血清HBV DNA水平<2000 IU/ml。
(2)PegIFNα治疗
•VR:血清HBV DNA水平<2000 IU/ml。通常在治疗6个月和治疗结束时评估。
•SOTVR:治疗结束后至少12个月血清HBV DNA水平<2000 IU/ml。
B. 血清学应答
•HBeAg血清学应答:出现HBeAg清除和HBeAg/抗-HBe血清学转换。仅适用于HBeAg阳性的病人。
•HBsAg血清学应答:出现HBsAg清除和HBsAg/抗-HBs血清学转换。适用于所有HBV感染的病人。
C. 生化学应答
生化学应答是指ALT水平恢复正常(基于传统的ULN,约40 IU/ml))。由于ALT活性随时间而波动,因此治疗结束后应当至少随访1年且至少每3个月监测一次,以确认获得持久的治疗后生化学应答(SOTBR)。SOTBR的发生率有时很难评估,因为在治疗结束后第1年内,某些CHB病人在持久生化学缓解前可有瞬时性ALT升高。对这些病人,应在ALT升高后另外密切随访ALT水平至少2年,以确认获得SOTBR。
D. 组织学应答
组织学应答定义为与治疗前的肝组织学病变相比,肝组织坏死性炎症活动度下降,即肝组织学活动度指数(HAI)或Ishak评分改善≥2分。